Синдром тазового венозного полнокровия. Введение
- Синдром тазового венозного полнокровия. Введение
- Тазовое венозное полнокровие симптомы. Основные понятия
- Венозная конгестия малого таза у мужчин. Застойный (конгестивный) простатит
- Тазовая конгестия. Конгестивный простатит
- Синдром тазового венозного полнокровия у мужчин. Tуманность малого таза. Тазовая веноконгестия, как одна из ведущих причин хронической тазовой боли
- Венозное полнокровие головного мозга. Особенности строения системы венозного оттока
- Как улучшить венозный отток в малом тазу. Лечение варикоза малого таза | Флебография вен малого таза | Лечение тазового варикоза | Центр эндоваскулярной хирургии Капранова С.А.
- Венозное полнокровие причины.
Синдром тазового венозного полнокровия. Введение
Варикозное расширение тазовых вен характеризуется вариабельностью клинической картины . В ряде случаев эта патология не вызывает каких-либо изменений в состоянии больных и симптомы заболевания отсутствуют . В других случаях варикозная трансформация вен таза сопровождается формированием синдрома тазового венозного полнокровия (СТВП), наиболее яркое проявление которого — хроническая тазовая боль (ХТБ) . У части больных единственным признаком патологии внутритазовых вен служит возникновение вульварного, ягодичного варикоза либо расширение вен задней поверхности бедра . Нередки случаи сочетания вульварного варикоза и СТВП . Реальная клиническая практика показывает, что зачастую отсутствует какая-либо очевидная взаимосвязь между клиническими проявлениями болезни и выраженностью расширения тазовых вен . У одних пациентов на фоне значительной (до 10 мм) варикозной трансформации параметральных вен (ПВ) и гонадных вен (ГВ) отсутствуют симптомы заболевания, у других, с изолированным расширением ПВ не более 7—8 мм, имеется выраженный болевой синдром. Причины формирования тазовой венозной боли (ТВБ) до конца не выяснены. Очевидна потребность клиницистов в референтном показателе, который мог бы характеризовать тяжесть течения заболевания . Ультразвуковые методы исследования при различной венозной патологии, в том числе у пациентов с варикозными венами таза (ВВТ), давно признаны эталонными . Их отличительные особенности: неинвазивность, воспроизводимость, отсутствие лучевой нагрузки, возможность получения максимально полной информации о состоянии венозной системы нижних конечностей и таза. Вместе с тем отсутствуют убедительные данные о значении продолжительности и распространенности тазового венозного рефлюкса (ТВР) в развитии клинических проявлений СТВП, о его взаимосвязи с формированием ТВБ.
Источник: https://iamledi.info/stati/sindrom-tazovogo-venoznogo-polnokroviya-diagnostika-vrvmt
Тазовое венозное полнокровие симптомы. Основные понятия
Варикозная болезнь вен таза у женщин (ВБВТ) — заболевание, характеризующееся расширением яичниковых вен и внутритазовых венозных сплетений.
Вульварный варикоз — расширение вен наружных половых органов.
Промежностный варикоз — расширение вен промежности вне наружных половых органов.
Хроническая тазовая боль (ХТБ) — нециклическая боль продолжительностью более 6 мес, локализующаяся в малом тазу, снижающая качество жизни пациента и требующая медикаментозного или хирургического лечения.
Предрасполагающие факторы:
— генетическая предрасположенность;
— беременность и роды;
— аорто-мезентериальная компрессия левой почечной вены;
— синдром Мея—Тернера;
— ПТБ, хронические окклюзии подвздошных вен, нижней полой вены;
— венозные дисплазии.
Анатомическая номенклатура
Анатомическая номенклатура представлена в табл. 13.
Классификация и формулировка диагноза
Согласно классификации СЕАР, расширение тазовых вен рубрифицируют как Ad, Pr10. Вместе с тем наиболее распространенной классификацией служит следующая:
1) по клиническим проявлениям:
— синдром тазового венозного полнокровия;
— варикоз наружных половых органов;
2) по течению:
— болевая форма;
— безболевая форма;
— латентная форма (асимптомная).
3) по распространенности поражения тазовых вен:
— изолированное расширение тазовых венозных сплетений;
— сочетанное расширение гонадных вен и тазовых венозных сплетений;
— одностороннее или двустороннее расширение гонадных вен;
— расширение ствола или притоков внутренних подвздошных вен.
Пример формулировки диагноза . Пациентка обратилась к флебологу 07.04.12. Предъявляла жалобы на ХТБ в течение последних 5 лет, усиливающиеся после длительных статических нагрузок, боли при половом акте и после него. Выполнены ультразвуковое ангиосканирование и мультиспиральная КТ тазовых вен. Нижняя полая, почечные, подвздошные вены – без патологии, расширение и клапанная недостаточность левой гонадной вены, вен левого гроздьевидного сплетения и левой широкой связки матки.
Формулировка диагноза:
Базовый вариант . ВБВТ. Синдром тазового венозного полнокровия. 07.04.12.
Полный вариант . ВБВТ. Синдром тазового венозного полнокровия, болевая форма. Расширение левой гонадной вены. Аd, Pr10; 7.04.2012; LIII.
Комментарий . Вопросы классификации ВБВТ до конца не решены, что обусловлено особенностями расположения варикозно-измененных вен, клинической картиной заболевания. Кроме того, наличие таких очевидных морфологических причин ВБВТ, как синдромы «щелкунчика» и Мея—Тернера, также должны найти отражение в диагнозе. В связи с этим при формулировке диагноза, написании монографий и научных статей, диссертационных работ целесообразно использовать классификацию СЕАР, дополняя ее классификацией, приведенной в данных рекомендациях. В документах, имеющих важное юридическое или финансовое значение, использующихся при решении социальных, судебных задач или для предъявления в страховые компании, при формулировке диагноза следует использовать прежде всего кодировку по МКБ. Описание клинического статуса пациента, согласно представленным выше классификациям, может быть дано одновременно в качестве детализации диагноза (табл. 14).
Венозная конгестия малого таза у мужчин. Застойный (конгестивный) простатит
Многие мужчины на приеме у уролога или от знакомых слышали о диагнозе «застойный (конгестивный) простатит». Но большинство не понимают значение этого словосочетания и, если им поставлен такой диагноз, думают, что заработали заболевание (простатит), которым придется страдать всю оставшуюся жизнь. На самом деле это не так.
Сама формулировка простатит от латинского «prostate»-простата и «itis»-воспаление подразумевает воспаление предстательной железы. Однако у пациентов с «застойным простатитом» не выявляется ни признаков воспаления, ни причинного фактора этого воспаления (инфекции). Т.е. формулировка «застойный простатит», в данном случае, не совсем корректна и правильнее называть это состояние «застоем» или «застойными явлениями» в предстательной железе.
Это уточнение немаловажно, т.к. лечение простатита и застоя в простате имеет существенные различия как по методикам, так и по эффективности. Из-за чего же бывает застой в простате? Причины застойных явлений в предстательной железе можно разделить на две большие группы:
Застой секрета предстательной железы (жидкости, которая вырабатывается в норме). Может возникать в результате:
- Отсутствия половой жизни
- Длительного воздержания
- Нерегулярной половой жизни
- Мастурбации на протяжении длительного периода времени, при отсутствии естественных половых актов
- Неполного опорожнения простаты при оргазме (неконтролируемое физиологическое состояние)
Застой крови в малом тазу, как результат:
- Малоподвижного образа жизни
- Нарушения кровоснабжения органов малого таза
- Физиологически плохого кровоснабжения предстательной железы
- Длительного пребывания в вертикальном положении
- Нарушения клапанного аппарата вен нижних конечностей
- Длительных половых актов
- Прерванных половых актов
Из вышесказанного получается, что застойные явления в простате могут сформироваться даже у мужчин, которые ведут активный образ жизни, регулярно занимаются сексом и спортом. Справиться с застоем в этих случаях без помощи врача, как правило, не получается. Для диагностики «застойного простатита» в Клинике доктора Войта используются те же методики, что и при простатите. Отличие заключается в полученных результатах. При застое пациенты предъявляют жалобы, схожие с таковыми при простатите, а также отмечаются изменения простаты при обследовании (увеличение размеров, изменение консистенции, расплывчатость контуров простаты, повышенная чувствительность при пальцевом обследовании, сглаженность срединной борозды). Однако при лабораторном исследовании секрета простаты не выявляются признаки воспаления и инфекции. Сам же секрет приобретает густую консистенцию и выделяется в виде сгустков и комочков после массажа простаты (вместо прозрачного, опалесцирующего, жидкого секрета в норме). В ряде случаев пациенты сами замечают наличие комочков в сперме после эякуляции. Если у Вас есть жалобы похожие на простатит, в Клинике доктора Войта Вы можете пройти обследование и выяснить, действительно это простатит или всего, лишь проявления застоя.
Тазовая конгестия. Конгестивный простатит
Конгестивный простатит – это хроническое воспаление предстательной железы, вызванное застойными явлениями в мочеполовом венозном сплетении.
В тазу есть большая сеть кровеносных сосудов.
Там присутствует множество вен, образующих анастомозы.
Они объединены в мочеполовое сплетение.
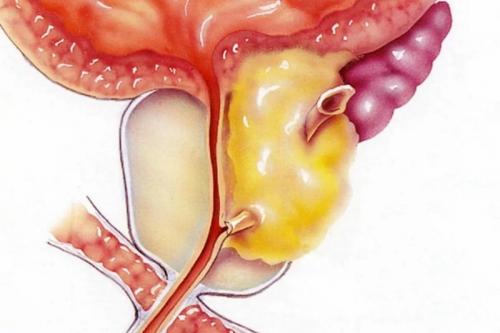
Эта структура должна эффективно противостоять нарастанию гидростатического давления, которое происходит в вертикальном положении тела.
Но наличие большого количества венозных сосудов предрасполагает к заболеваниям.
У мужчин в силу тех или иных причин может возникать венозный застой.
Он сам по себе становится причиной андрологических болезней.
А также может осложнять течение сопутствующих патологий.
Причины конгестивного простатита
Причиной развития конгестивного простатита является венозный застой.
В свою очередь он может быть вызван такими факторами:
- 1. Сетевидная форма мочеполового венозного сплетения. Это врожденная особенность. Она предрасполагает к развитию застойных явлений.
- 2. Другие анатомо-функциональные особенности строения сосудистой сети. Это может быть недостаточность клапанного аппарата вен. Предрасполагает к конгестивному простатиту слабость венозных стенок и слабо развитый мышечный слой. В этом случае тонус сосудов снижен. Они не могут справляться с давлением крови и попросту растягиваются.
- 3. Тромботические процессы. Внутри вен могут формироваться тромбы. Нередко они сопровождаются воспалительными процессами самих вен. Всё это нарушает нормальный отток крови. Возникают конгестивные явления в предстательной железе и других тазовых органах.
- 4. Травмы и операции. Перенесенные травматические повреждения и хирургические вмешательства могут нарушить иннервацию сосудов и органов. В результате страдает тонус вен. Повредиться могут как периферические нервы таза, так и спинной мозг в случае травмы позвоночного столба.
- 5. Врожденные аномалии развития органов таза.
- 6. Воспалительные заболевания, особенно длительно протекающие. В том числе инфекционный простатит. Со временем он может стать конгестивным. Симптомы сохранятся, даже если инфекция будет уничтожена.
- 7. Онкологические процессы. Это могут быть как первичные онкообразования, так очаги метастазирования.
Конгестивный простатит: влияние образа жизни
Некоторые особенности образа жизни повышают вероятность конгестивного простатита.
К ним относятся:
- нерегулярная половая жизнь
- прерванный половой акт
- половые излишества
- длительное воздержание от секса
- частое половое возбуждение без последующего полового акта (например, при просмотре телепередач эротического содержания)
Основная группа пациентов – мужчины среднего или пожилого возраста, у которых нет регулярной половой жизни.

В молодости конгестивный простатит может быть результатом очень долгого полового воздержания.
Конгестивный простатит: механизм поражения простаты
Изначально происходит нарушение кровообращения в тазу.
Это приводит обменным расстройствам.
Возникает гипоксия – кислородное голодание тканей.
Накапливаются токсические продукты метаболизма.
Происходит повреждение гистогематического барьера.
Он отделяет репродуктивные органы от остального кровотока.
Увеличивается проницаемость сосудов.
В тканях накапливается гистамин, и они отекают.
Формируются очаги асептического воспаления в предстательной железе.
Присоединяются нейровегетативные расстройства.
Они обусловлены сдавливанием нервов отечными тканями или их повреждением.
Постепенно происходит дегенеративные изменения в предстательной железе.
Повреждается её рецепторный аппарат.
Простата хуже реагирует на гормоны.
Одновременно патологические процессы могут наблюдаться в яичках.
Нередко при конгестивных процессах таза происходит снижение выработки андрогенов.
Нарушается репродуктивная функция вследствие ухудшения сперматогенеза.
Часто при конгестивном простатите развиваются сексуальные нарушения.
В том числе возникает эректильная дисфункция .
Синдром тазового венозного полнокровия у мужчин. Tуманность малого таза. Тазовая веноконгестия, как одна из ведущих причин хронической тазовой боли
« StatusPraesens » №42 Авторы: Наталья Владимировна Артымук, проф., докт. мед. наук, зав. кафедрой акушерства и гинекологии №2 Кемеровской государственной медицинской академии,
президент Кемеровской региональной общественной организации «Ассоциация акушеров-гинекологов» (Кемерово);
Ольга Дмитриевна Руднева, аспирант кафедры акушерства и гинекологии с курсом перинатологии РУДН (Москва)
Синдром хронической тазовой боли — одна из наиболее таинственных проблем современной акушерско-гинекологической науки. Сегодня известно около 40 причин этой боли: и заболевания непосредственно внутренних половых органов (а также их пороки развития и травмы), и поражение органов мочевыделительной системы, и патологические состояния кишечника, и даже психосоматические расстройства.
Столь сложная дифференциальная диагностика обусловливает отсутствие диагноза у 60% предъявляющих жалобы пациенток. Тем временем примерно у трети женщин, испытывающих постоянную — на протяжении не менее 6 мес — боль в нижних отделах живота, рано или поздно (чаще, к сожалению, поздно) диагностируют тазовое венозное полнокровие, или, иначе, тазовую веноконгестию, которую многие врачи считают мифической и не уделяют ей должного внимания. При этом чрезвычайно важно, что своевременная адекватная терапия приносит облегчение в подавляющем большинстве случаев (70–90%)1, поскольку тазовое венозное полнокровие — такая же реальность, как миома и эндометриоз.
Венозное полнокровие головного мозга. Особенности строения системы венозного оттока
Система венозного оттока мозга отличается от таковой в других органах тем, что вены не сопутствуют здесь артериям. Она сформирована в виде кольцевой структуры, имеющей многочисленные анастомозы с внечерепной венозной сетью, а ещё использует для своих нужд имеющиеся в мозге образования, что даёт немалые выгоды.
Во-первых, «отводящий водопровод» головного мозга несминаем. Он образован не мягкими трубочкам, а синусами – каналами, что проходят эпидурально – между двух листков серповидных выступов, образованных твердой мозговой оболочкой (dura mater cerebri) и создающих внутренний скелет черепа.
Серпы – наподобие перегородок внутри грецкого ореха – разделяют внутреннее пространство черепа на несколько крупных, не изолированных полностью друг от друга камер (и в общей «спальне» каждая доля мозга имеет свою персональную «колыбельку»).
Одновременно они служат рёбрами жёсткости – «стропилами», обеспечивающими защиту черепной крыши от грозящего ей продавливания снаружи.
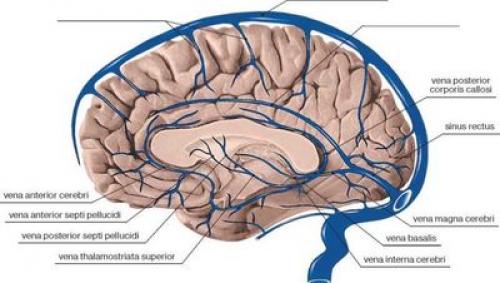
Вены головного мозга
Во-вторых, существующая система синусов, использующая свободные края серпов – перегородок между долями мозга – не требует прокладки каких-то дополнительных коммуникаций. Такая, напоминающая акведук, архитектура обеспечивает данной конструкции завидную компактность.
Ещё большее сходство с акведуком имеет большой (сагиттальный) мозговой серп. Он образует синус не только на нижнем, свободном крае (нижний стреловидный синус), но и на верхнем, приросшем к костям крыши черепа изнутри (верхний стреловидный синус).
Нижний стреловидный-сагиттальный синус, «взбираясь» на «конёк» мозжечкового намёта, образует короткий прямой синус. Сообщение же последнего с верхним сагиттальным синусом и двумя наклонно-горизонтальными теменно-затылочными (поперечными), принимающими в себя парные височные, образует «крестовину», именуемую синусным стоком, или жомом Герофила; его составной частью является также затылочный синус.
Помимо этого, в систему входят ещё:
- сигмовидные синусы – парные (имеющиеся с обеих сторон), служащие продолжением поперечных, в которые впадают нижние каменистые синусы;
- верхние каменистые синусы , впадающие в поперечные;
- пещеристый синус – обширная «дельта» вокруг турецкого седла (от слияния парных клиновидно-теменных синусов и образованная с участием поперечно проходящих межпещеристых синусов – переднего и заднего), имеющая анастомозы с венозными сплетениями наружного основания черепа.
Сигмовидные синусы, в свою очередь, становятся началом внутренних ярёмных вен.
Венозные синусы – это магистрали-коллекторы, куда собирается-сбрасывается кровь из вен обычного строения, как поверхностных, так и глубоких.
Поверхностные структуры (кора и белое вещество мозга) обслуживаются короткими корковыми венами субдурального и субарахноидального пространств:
- верхней анастомотической веной Тролара;
- дорсальной верхней мозговой веной;
- поверхностной средней мозговой веной;
- нижней анастомотической веной Лаббе.
Путь же крови из глубоких зон мозга (в частности, от таламуса и базальных ядер, тканей, образующих стенки желудочков и сосудистые сплетения) лежит:
- во внутренние мозговые вены – парные вены, каждая из которых образована слиянием септальной вены, собирающей кровь в области прозрачной перегородки, и вены таламостриарной;
- в вены Розенталя (также парные).
Эти две пары сосудов за валиком мозолистого тела сбрасывают кровь в галенову (большую мозговую) вену, откуда она, миновав прямой синус,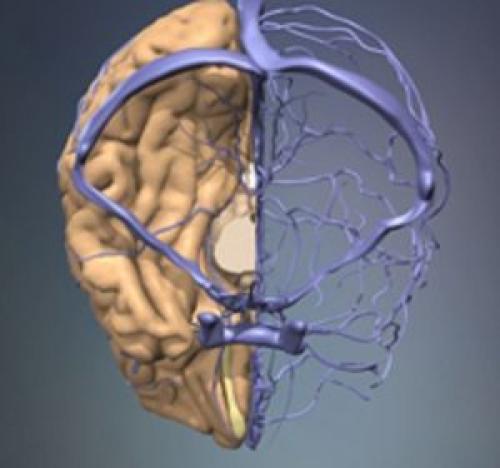 попадает в синусный жом Герофила.
попадает в синусный жом Герофила.
Наибольшая часть венозной крови с поверхности мозга собирается в верхнем сагиттальном синусе, где она движется по нему спереди назад, кровь же из глубоких отделов головного мозга принимает прямой синус. Сток из поперечного синуса происходит в расположенный на этой же стороне сигмовидный синус, ниже ярёмного отверстия становящейся внутренней ярёмной веной.
Отведение венозной крови от базальных отделов мозга производится также и в пещеристый синус, где собирается большая часть кровь от областей глазниц и от височных долей мозга. Эвакуация из пещеристого синуса возможна в двух направлениях: частично через нижний и верхний каменистые синусы в синус сигмовидный, частично – отведением через крыловидное сплетение.
Кровь не обязательно покидает черепную полость, уходя внутренними ярёмными венами. Это может проделываться и посредством крыловидного венозного сплетения со сбросом крови в висцерокраниум (венозную систему лицевого отдела черепа), и с участием эмиссариев – венозных анастомозов в толще костей черепной крыши, соединяющих синусы твердой мозговой оболочки как с диплоэтическими венами, так и с венами наружных областей головы.
Как улучшить венозный отток в малом тазу. Лечение варикоза малого таза | Флебография вен малого таза | Лечение тазового варикоза | Центр эндоваскулярной хирургии Капранова С.А.
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
Варикозное расширение вен малого таза у женщин
Симптомы тазового варикоза
Причины варикозного расширения вен
Диагностика варикозного расширения вен малого таза
Как проводится лечение?
Современная методика лечения расширения вен малого таза
Преимущества использования эндоваскулярной эмболизации
Профилактика варикозного расширения вен малого таза
Особенности терапии в центре профессора Капранова
Стоимость операции
Варикозное расширение вен малого таза у женщин
Варикоз, или эктазия (расширение просвета сосуда на ограниченном участке), – это болезнь, поражающая венозную сеть тазовой области. Варикозное расширение вен таза приводит к нарушению нормального кровооттока от внутренних и наружных женских половых органов. В подавляющем большинстве случаев (80 %) варикозно расширяются яичниковые вены и крайне редко (1 %) при тазовом варикозе затрагиваются вены широкой связки матки. Чаще всего варикозное расширение вен таза встречается у женщин фертильного возраста – от 25 до 45 лет.
Варикозная болезнь малого таза, связанная с расширением его сосудов, в последнее время становится довольно распространенным заболеванием у женщин. Варикозное расширение вен малого таза встречается в 15-20 % случаев. К сожалению, данной патологии в большинстве случаев сопутствует ряд других гинекологических заболеваний, при которых их клинические симптомы нередко скрывают проявления варикозного расширения тазовых вен.
Именно вследствие затрудненной диагностики тазового варикоза врачи могут выбирать неверные и малоэффективные пути лечения варикозного расширения вен малого таза, и поэтому многих пациенток не удовлетворяют результаты стандартного лечения вен и внутритазовых органов.
Симптомы тазового варикоза
Расширенные вены и нарушенный венозный кровоотток в малом тазу могут привести к довольно серьезным последствиям для здоровья, а также негативно отражаются на женской самооценке.
При варикозе венозные сосуды (промежностные и вульварные) расширяются таким образом, что вздутые, увеличенные вены становятся видны, выпирают на коже больной; кроме того, этот процесс часто сопровождается:
- местным отеком;
- чувством тяжести и распирающих болей в малом тазу;
- кровотечениями;
- выделениями слизистого характера.
К несомненным признакам варикоза тазовых вен можно отнести:
- Регулярные длительные боли внизу живота, проявляющиеся преимущественного после физического напряжения.
- Нарастание дискомфорта во второй половине менструации.
- Дисменорею.
- Резкие болезненные ощущения при переохлаждении нижних конечностей, стрессе;
- Диспареунию.
Если у пациентки наблюдается сразу несколько из перечисленных симптомов, можно с высокой степенью вероятности говорить о тазовом варикозе.
Рис. 2. Косметические дефекты наружных половых органов при варикозной болезни малого таза (ВБВМТ)
Причины варикозного расширения вен
Венозная система таза у женщин является весьма сложной, варикозное расширение вен малого таза отчасти провоцируется анатомо-физиологическими особенностями кровоснабжения этой области. В женском организме маточно-влагалищное, пузырное, прямокишечное сплетения анастомозируют между собой и несут кровь во внутреннюю подвздошную вену, а вены круглой и широкой связок матки, сливаясь с ветвями маточных сосудов, – к воротам яичника. Женские половые органы и их вены также испытывают усиленную нагрузку в процессе вынашивания беременности, что сказывается на эластичности стенок сосудов.
Обычно к патологии вен таза приводят:
- постоянные физические перегрузки;
- беременность и роды;
- возрастные изменения;
- нарушения гормонального фона.
Нередко первые проявления болезни, связанной с расширенными венами, пациентки отмечают именно во время беременности. Обратите внимание: при тазовом варикозе плохо работающие вены приводят помимо внутреннего дискомфорта к внешним неэстетичным проявлениям на коже. Поскольку пораженная варикозом вена производит удручающее впечатление, это может вызвать у больной развитие психологических комплексов.
Источник: https://iamledi.info/stati/sindrom-tazovogo-venoznogo-polnokroviya-diagnostika-vrvmt
Венозное полнокровие причины.
Различают:
При активной гиперемии ткань распухает, и температура её повышается. Это может произойти также при усилении лимфообращения .
При венозной гиперемии наблюдается увеличение ткани в объёме, понижение температуры, тёмно-синяя окраска.
Артериальная гиперемия возникает чаще всего как местное полнокровие, и характеризуется увеличением против нормы притока крови и нормальным оттоком. Чаще она носит местный характер и возникает на ограниченной территории. Различают гиперемии: ангионевротическую, коллатеральную, после анемии, вакантную и воспалительную. Венозная гиперемия возникает при недостаточности работы сердца, когда отток крови по венозным сосудам затруднён, а приток нормальный или уменьшен. Происходят накопление венозной крови в органах и тканях, расширение вен, замедление в них кровотока. Она бывает острой застойной и хронической застойной.
- М.: Колос, 1995. — 543 с.