Почему люди умирают не от COVID-19: основные причины
- Почему люди умирают не от COVID-19: основные причины
- Связанные вопросы и ответы
- Какие еще болезни и состояния могут стать причиной смерти у людей, не связанных с коронавирусом
- Как влияет стресс и психологическое состояние на общее здоровье в период пандемии
- Могут ли проблемы со здоровьем зубов и полости рта увеличить риск смерти от других заболеваний, не связанных с COVID-19
- Какие хронические заболевания считаются основными причинами смерти во время пандемии
- Как ослабленный иммунитет может увеличить риск смерти от других инфекций помимо COVID-19
- Какой эффект оказывает недостаток физической активности на общее здоровье и продолжительность жизни
- Может ли ухудшение качества воздуха повысить смертность от других заболеваний в период пандемии
- Как влияет потребление алкоголя и курение на здоровье во время пандемии
- Какие меры предосторожности следует принимать, чтобы снизить риск смерти от других заболеваний в период пандемии
- Может ли недостаточное количество сна увеличить вероятность смерти от различных заболеваний, кроме COVID-19
Почему люди умирают не от COVID-19: основные причины
— Как определяется причина смерти, если у больного с COVID‑19 были сопутствующие заболевания?
— В соответствии с рекомендациями ВОЗ от апреля 2020 г., которые были детализированы по методике, предложенной клиническим комитетом Департамента здравоохранения города Москвы, и приняты Минздравом России, выделяют следующие группы учёта по причинам смерти.
Первая группа — случаи смерти, в которых COVID‑19 явился основной причиной смерти.
Вторая группа — случаи смерти, в которых COVID‑19 не стал основной их причиной, но послужил катализатором: оказал существенное влияние на течение основного заболевания и развитие его смертельных осложнений.
Третья группа — случаи смерти, когда COVID‑19 не стал основной их причиной и не оказал существенного влияния на течение основного заболевания (альтернативные причины смерти). Например, человек с диагностированным COVID-19 скончался от несовместимой с жизнью травмы, отравления, онкологического заболевания в его финальной стадии или смертельного кровотечения из давно существовавшей язвы желудка.
С учётом этой классификации причин смерти в средствах массовой информации регулярно публикуются несколько показателей. Так, Департаментом здравоохранения города Москвы и оперативным штабом мэрии Москвы ежемесячно публикуются оперативные данные: общее число всех умерших за месяц, из них — число умерших независимо от причины смерти с положительным ПЦР-тестом на COVID‑19, из них число умерших именно от COVID (включая даже небольшое число случаев, когда ПЦР-тест был отрицателен, но на вскрытии и клинически доказано наличие COVID), а также число умерших, когда COVID признан катализатором, но не причиной смерти, и число умерших не от COVID, а других альтернативных причин (травмы и др.). Только такая полноценная статистика причин смерти позволяет объективно анализировать и контролировать ситуацию, принимать обоснованные управленческие решения.
Связанные вопросы и ответы:
1. Почему люди умирают не от COVID-19
Люди могут умирать не от COVID-19 по причине других заболеваний, таких как рак, сердечно-сосудистые заболевания, инфекции или травмы. Также у людей с ослабленным иммунитетом или дополнительными заболеваниями риск смерти от COVID-19 увеличивается. Важную роль играет возраст пациента - чем старше человек, тем выше вероятность осложнений и смерти. В некоторых случаях причиной смерти может быть несвоевременное обращение за медицинской помощью или неправильное лечение.
2. Какие факторы могут повлиять на смерть человека вне зависимости от COVID-19
Смерть человека вне зависимости от COVID-19 может быть вызвана такими факторами, как генетическая предрасположенность к определенным заболеваниям, неблагоприятная экологическая обстановка, нездоровый образ жизни (курение, употребление алкоголя, недостаток двигательной активности). Также на смертность влияют профессиональная деятельность (опасные производства), наличие хронических заболеваний (диабет, астма, гепатит и др.), а также наследственность. Важным фактором может быть доступность медицинской помощи и уровень медицинских технологий.
3. Может ли стресс и психоэмоциональное состояние человека привести к смерти без связи с COVID-19
Да, стресс и психоэмоциональное состояние могут оказать серьезное влияние на здоровье человека и в некоторых случаях привести к смерти. Хронический стресс может вызвать сердечно-сосудистые заболевания, артериальную гипертензию, бессонницу, депрессию и другие расстройства. Продолжительное негативное психоэмоциональное состояние может снизить иммунитет и ухудшить общее физическое состояние человека, что повышает риск возникновения осложнений и преждевременной смерти. Поэтому важно научиться справляться со стрессом и поддерживать психическое здоровье.
4. Какие роли играют наследственность и генетические факторы в смертности без причины COVID-19
Наследственность и генетические факторы могут оказать существенное влияние на смертность без связи с COVID-19. Например, генетические предрасположенности к определенным заболеваниям, таким как рак, сердечно-сосудистые заболевания, диабет, могут повысить риск возникновения осложнений и преждевременной смерти. Также генетические факторы могут определять реакцию организма на воздействие различных факторов окружающей среды, что также может повлиять на жизнеспособность органов и систем организма. Поэтому важно учитывать генетические особенности при оценке риска возникновения различных заболеваний и составлении индивидуального плана профилактики.
5. Какие факторы влияют на смертность людей в возрасте без учета COVID-19
Смертность людей в возрасте может быть связана с различными факторами, такими как наличие хронических заболеваний, общее состояние здоровья, психоэмоциональное состояние человека, доступность медицинской помощи, уровень жизни и социальная поддержка. У пожилых людей часто возникают сердечно-сосудистые заболевания, онкологические заболевания, диабет и другие патологии, что увеличивает риск смерти. Важную роль играют также условия проживания, питание, образ жизни и наличие заболеваний среди близких родственников. В целом, смертность в возрасте зависит от комплекса факторов, и важно принимать все эти аспекты во внимание для сохранения здоровья пожилых людей.
6. Могут ли профессиональные факторы повлиять на смерть человека без учета COVID-19
Да, профессиональные факторы могут оказать негативное влияние на здоровье человека и повысить риск смерти. Например, работа на опасном производстве может привести к профессиональным заболеваниям, отравлениям, травмам или пневмокониозам, что может стать причиной инвалидности или смерти. Также профессиональная деятельность часто связана с повышенной стрессовой нагрузкой, работой в условиях неблагоприятной экологии или вредных веществ, что может негативно сказываться на здоровье человека. Поэтому важно соблюдать меры профилактики и безопасности на рабочем месте, а также систематически проходить медицинские осмотры для своевременного выявления и лечения профессиональных заболеваний.
Какие еще болезни и состояния могут стать причиной смерти у людей, не связанных с коронавирусом
является одним из самых опасных инфекционных заболеваний. Причина этого заключается в практически стопроцентной летальности болезни, если человек остался без лечения. Многим развитым странам, благодаря своевременной вакцинации и профилактическим мероприятиям, удается справляться с распространением этой инфекции среди людей.Тем не менее, эта инфекция присутствует на территории более чем ста пятидесяти стран. Ежегодно бешенство забирает с собой около 55-ти десятков тысяч людей, основная масса которых проживает в Африке и Азии. Заражение чаще всего происходит при контакте со слюной инфицированного животного, главным образом, при укусе собаками.Смертность по сравнению с другими инфекциями выглядит не такой большой, однако пугают симптомы болезни. В начальной стадии бешенство очень сложно выявить у человека, так как симптомы инфекции весьма похожи на грипп – зараженного лихорадит, он ощущает общую слабость организма, поднимается жар. Но по мере прогрессирования болезни человек впадает в крайнее возбуждение, демонстрирует ненормальное поведение; возникают,.Бешенство раньше называли водобоязнью , так как звук льющейся воды вызывает спазм, невозможно сделать глоток. На сегодняшний день медицине известно меньше десяти случаев выживания после того, как у зараженного бешенством человека проявились вышеописанные симптомы. Несмотря ни на что, существует антирабическая вакцина, которая показала себя максимально эффективной в качестве профилактической меры, а также как метод лечения зараженного человека до того, как он обнаружил симптомы, о которых говорилось выше.Бешенство известно человечеству с незапамятных времен. Специфика заражения (через слюну животного) спасло наш вид от массовых пандемий этой инфекции. Однако и в наше время появляются сообщения о всплесках этой инфекции в ряде отсталых стран или даже племен. Обычно причиной служит контакт с тем или иным зараженным животным.
Несмотря ни на что, существует антирабическая вакцина, которая показала себя максимально эффективной в качестве профилактической меры, а также как метод лечения зараженного человека до того, как он обнаружил симптомы, о которых говорилось выше.Бешенство известно человечеству с незапамятных времен. Специфика заражения (через слюну животного) спасло наш вид от массовых пандемий этой инфекции. Однако и в наше время появляются сообщения о всплесках этой инфекции в ряде отсталых стран или даже племен. Обычно причиной служит контакт с тем или иным зараженным животным.Как влияет стресс и психологическое состояние на общее здоровье в период пандемии
Острая реакция на стресс может выражаться как в гиперкинетической, так и в гипокинетической форме, то есть как в виде выраженного психомоторного возбуждения, так и в виде замедления психических и двигательных процессов. В этом случае пациентам необходимо оказывать медикаментозную и немедакаментозную психиатрическую помощь совместно с основным курсом лечения.
Тревожные и тревожно-депрессивные расстройства необходимо корректировать с помощью переключения внимания пациентов с глобальной проблемы COVID-19 на более личные темы. Мысль о том, что временная изоляция необходима для заботы о здоровье близких, может стать сдерживающим фактором для прогрессирования расстройства.
Соматоформные расстройства могут возникать не только у зараженных COVID-19, но и у лиц с высокой тревожностью, склонных к ипохондрии. Постоянный информационный поток и непрерывное информирование о симптомах болезни могут вызвать ощущения, похожие на симптомы COVID-19 даже у здоровых людей. В этих случаях необходимо прибегнуть к дозированию новостного потока для снижения уровня тревожности.
Панические атаки — еще одна распространенная реакция на стресс, связанная с чувством неизвестности. Атаки, как правило, сопровождаются страхом смерти, тревогой, а также соматическими реакциями: частым сердцебиением, повышением давления, дрожью, ощущением нехватки воздуха и т.д.
Как и в случае с паническими атаками, вызванными стрессовыми ситуациями, из атаки, спровоцированной страхом COVID-19, можно выйти с помощью переключения внимания и концентрации на позитивных мыслях. Помимо этого пациенту требуется психологическая помощь, направленная на осознание того факта, что коронавирус излечим, а смертность от него не превышает порог 3,4% от всех заболеваний, по данным ВОЗ .
Эмоционально неустойчивые личностные расстройства также могут являться реакцией на заражение COVID-19. Они выражаются во вспышках гнева, изменчивом настроении, приступах агрессии. Данные состояния могут быть как импульсивного, так и пограничного типа.
В импульсивной форме у пациентов наблюдаются более ярко выраженные гневливые реакции, жестокость, а также склонность к угрожающим действиям и заявлениям.
При пограничном типе расстройств наблюдаются выраженные эмоциональные колебания, состояние опустошенности, ощущение бессмысленности происходящего. Велик риск возникновения аутоагрессии, то есть агрессии, направленной на причинение вреда собственному здоровью вплоть до суицидальных попыток.
В случае появления признаков данной патологии, необходима незамедлительная консультация специалиста-психиатра. Он должен оценить соматическое состояние пациента и определить тип терапии (медикаментозной или немедикаментозной). Суицидальные мысли могут наблюдаться у пациентов в связи со страхом мучительной смерти, чрезмерным информационным потоком, а также длительной изоляцией и обострением внутрисемейных конфликтов.
Специалисты НМИЦ психиатрии и наркологии им.В.П. Сербского отмечают, что в группе суицидального риска также находятся люди, потерявшие работу или испытывающие финансовые проблемы вследствие пандемии. Если пациент испытывает повышенный стресс из-за перемен, связанных с пандемией (финансовые сложности, потеря работы, проблемы в личных отношениях), ощущает себя бременем для близких, жалуется на постоянное чувство безысходности — риск возникновения суицидальных мыслей или действий повышается. Это сигнал для специалистов о том, что необходима незамедлительная консультация врача-психиатра.
Исследование, опубликованное в Международном медицинском журнале , предполагает, что последствия для нашего психического здоровья, в том числе риск возникновения суицидальных мыслей, останутся с нами на продолжительное время даже после окончания пандемии. В связи с этим рекомендуется проводить глобальную работу, а именно традиционные кампании и кампании в социальных сетях, направленные на укрепление психического здоровья и снижение уровня стресса у населения.
Алкогольная зависимость может стать следствием попытки снятия стресса и тревожности в период пандемии. Врачам необходимо информировать пациентов о риске чрезмерного употребления алкоголя, так как он оказывает антидепрессивное влияние лишь в период употребления. В постинтоксикационный период алкоголь, напротив, вызывает повышение уровня стресса и тревожности.
Важно предупреждать пациентов о том, что алкоголь может не только снизить эффективность препаратов для лечения но и полностью нивелировать их действие, что, в свою очередь, может привести к осложнениям, связанным с коронавирусной инфекцией. В случаях когда профилактическая беседа не приносит пользы, может потребоваться консультация врача-нарколога, а также психоневролога и психолога.
Могут ли проблемы со здоровьем зубов и полости рта увеличить риск смерти от других заболеваний, не связанных с COVID-19

Валерия, полноценный уход и своевременная санация полости рта позволят избежать многих болезней. Сердце и зубы – есть ли связь?
– Если человек легкомысленно относится к состоянию полости рта, считает это чем-то незначительным, долго не обращается к врачу, это может привести к серьезным заболеваниям, которые останутся на всю жизнь. Взаимосвязь очевидней, чем может показаться на первый взгляд. Когда существует очаг воспаления, в пораженном зубе или десне, язвах, например, то в этих местах размножаются бактерии. В норме у каждого человека они есть и благодаря защитным функциям, соблюдается баланс. Однако если не лечить пораженную зону, то организм начинает тратить много сил на борьбу и истощается. Бактерии попадают в кровь и возникает опасность их проникновения в сердце. Самая частая патология – инфекционный эндокардит, когда разрушается структура клапанов.
Сердце такое хрупкое?
– В норме сердце хорошо защищено от поступления бактерий. Они могут проникнуть только через кровь и поток должен быть большим, чтобы болезнетворные микроорганизмы смогли там закрепиться. При множественной форме кариеса, как правило, возникает снижение иммунитета, которое и приводит к поступлению микроорганизмов в кровяное русло. В этой ситуации сердце и становится мишенью для инфекции.
Сколько времени пройдет от момента попадания инфекции в сердца до появления симптомов?
– Если инфекция развивается на клапане сердца, то может разрушить его всего за две недели.
Валерия, о каких симптомах идет речь?
– Одышка и утомляемость, отеки ног, появление субфебрильной температуры (от 37 до 38 градусов) спустя неделю-две после перенесенной вирусной инфекции. Описанные симптомы свидетельствуют о том, что сердце возможно работает не в полную силу. Это повод обратиться к врачу.
Вы можете привести пример?
– В нашей практике случаев, когда из-за очагов инфекции в полости рта пострадало сердце, немного. Но нужно понимать. Что в организме человека все взаимосвязано. Воспалившийся кариозный зуб на фоне ослабленного иммунитета может стать пусковым механизмом. Однажды в клинику поступил молодой человек 36 лет с сердечной недостаточности. До поступления в больницу мужчина занимался спортом, вел активный образ жизни, работал и проблем со здоровьем не испытывал. Перед госпитализацией в течение нескольких дней он отмечал незначительное повышение температуры. Эхокардиография, иными словами УЗИ сердца, показала наличие вегетаций, бактериальных комочков, на клапанах сердца. Аортальный клапан, который пропускает кровь в большое кровообращение был наполовину разрушен. Пациента госпитализировали.
Валерия, причина инфекции была установлена?
– Со слов мужчины, незадолго до госпитализации он получал услуги по протезированию зубов. Возможно, его организм не до конца восстановился и был подвержен инфекции, возможно, пациент не до конца пропил курс антибиотиков. Однако других объективных причин возникновения эндокардита мы не нашли.
В чем заключается лечение?
– Инфекционный эндокардит требует мощной и длительной терапии антибиотиками – вывести бактерии из крови трудно. При тяжелых инфекционных поражениях клапанного аппарата сердца, единственный выход – имплантация искусственного протеза, взамен поврежденного собственного и пожизненный прием лекарственных препаратов, снижающих свертываемость крови.
Кто находится в зоне риска?
– Инфекционные поражения сердца встречаются абсолютно одинаково как среди мужчин, так и женщин. В зоне риска – люди с ослабленным иммунитетом или аутоиммунными заболеваниями.
Валерия, что бы вы пожелали нашим читателям?
– Необходимо внимательно относиться к своему здоровью в любом возрасте и понимать, что в нашем организме не бывает мелочей. Нужно заботиться о себе – проходить регулярные профилактические осмотры, вести активный образ жизни, питаться здоровой пищей, не курить. Для профилактики заболеваний полости рта необходимо минимум раз в год посещать врача-стоматолога.
Какие хронические заболевания считаются основными причинами смерти во время пандемии
Нельзя недооценивать всю серьезность новой коронавирусной инфекции. В различных регионах нашей страны смертность от нее составляет около 3-4%. Наибольшей опасности подвержены пожилые люди, а также взрослые и юные пациенты с ослабленным иммунитетом.

Если распределить общее количество летальных исходов по возрастным группам, получается описанная ниже в таблице картина.
Основной группой риска являются люди преклонного возраста. Именно у них течение заболевания обычно осложняется иными расстройствами. Согласно указу правительства РФ, таким людям положен больничный до улучшения эпидемиологической ситуации на территории страны.

Повышенную угрозу коронавирус несет для пациентов, имеющих различные хронические заболевания. Список при коронавирусе подобных патологий постоянно расширяется. Он включает различные поражения эндокринной и легочной систем, иммунодефицитные статусы, опухолевые процессы.
Бронхиальная астма
Наибольшей уязвимостью при коронавирусе отличается бронхолегочная система, ведь заболевание преимущественно распространяется воздушно-капельным путем. Изначально атака инфекционного агента приходится на носоглотку, эпителий верхних дыхательных путей. Особенно нелегко приходится курильщикам, людям с патологиями легких.
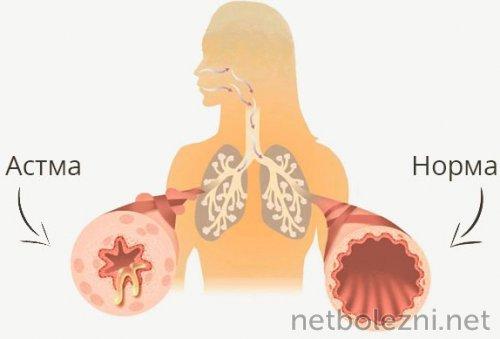
Бронхиальная астма является хроническим заболеванием легочной системы. Для нее характерно появление повторяющихся приступов удушья, свистящего дыхания. Количество подобных приступов варьируется от 3-5 в сутки до нескольких в неделю. Согласно информации ВОЗ, от клинических проявлений бронхиальной астмы страдает примерно 235 млн человек по всей планете. Это заболевание является одним из самых распространенных среди детей.

Во время каждого приступа слизистая бронхов начинает разбухать. В результате дыхательные пути испытывают спазмы и сужаются, легкие испытывают дефицит кислорода. Каждый приступ сопровождается кашлем, усилением одышки. Астму провоцируют аллергены и различные инфекции. В таком случае организм вынужден бороться не только с астмой, но и иными болезнями. Если иммунная система не может справиться с патологией, последствия оказываются необратимыми.

Сахарный диабет
Диабет входит в перечень опасных заболеваний при коронавирусе. Его развитие возможно в случае, если поджелудочная железа продуцирует инсулин в недостаточных количествах, когда организм не может эффективно его использовать. Это влечет за собой гипергликемию - состояние, при котором наблюдается высокий уровень сахара в крови постоянно. Существует 2 типа диабета.
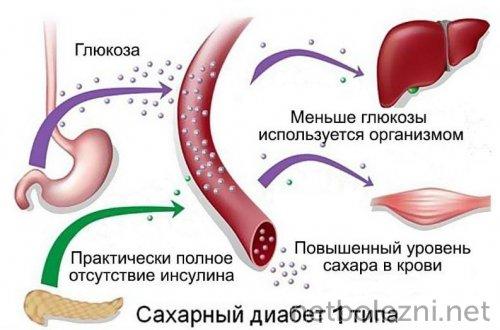
Первый вариант (инсулинозависимый) встречается преимущественно у детей. Для него характерно отсутствие выработки инсулин. Диабет второго типа развивается, когда организм не может полноценно использовать продуцируемый инсулин.
Высокий уровень сахара в крови ослабляет сопротивляемость организма инфекционным процессам.
Для большинства из них характерна высокая температура. Именно она может резко ухудшить общее состояние пациентов с диабетом, в том числе и тех, у кого болезнь хорошо контролируется медикаментами. Патология негативно отражается на состоянии внутренних органов, дополнительно подвергает их высоким нагрузкам. Также она может поражать сосуды. В результате иммунной системе становится трудно защищать организм от чужеродных инфекционных агентов.

Сердечно-сосудистые болезни
Различные сердечно-сосудистые патологии — главная причина смертности на всей планете. По информации ВОЗ, только в 2016 году от них умерло порядка 18 млн человек, что составляет треть всех летальных случаев. В 85% случаев смерть наступает от инфаркта или инсульта. К сердечно-сосудистым патологиям также относят ишемическую болезнь, при которой коронарные сосуды не могут в полной мере снабжать кровью сердце и мозг.
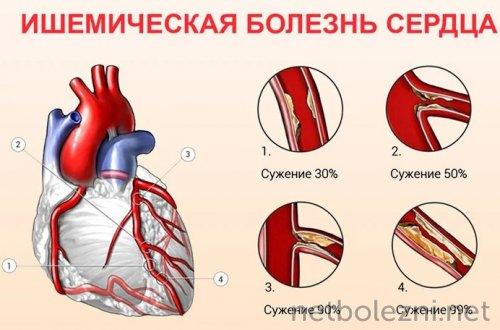
Коронавирус вызывает изменения сосудистой стенки, сужает просвет капилляров. Застой крови приводит к острой сердечной недостаточности. Как следствие, развиваются тромбозы, тромбоэмболии.
Любое инфекционное поражение организма, в том числе и коронавирус, могут для пациентов с болезнями сосудистой системы закончиться летальным исходом.
Также в группе риска находятся люди, страдающими нарушением функционирования сердечных клапанов. У них любая вирусная инфекция может повлечь за собой дестабилизацию работы всего организма.

Как ослабленный иммунитет может увеличить риск смерти от других инфекций помимо COVID-19
Что такое коллективный иммунитет?
Когда достаточное количество людей обладают иммунитетом к инфекционному заболеванию - будь то предыдущая перенесенная инфекция или вакцинация - дальнейшее распространение болезни становится труднее. Это обеспечивает косвенную защиту для всей группы, даже для тех, у кого нет индивидуального иммунитета к болезни.
Эксперты могут оценить минимальный процент населения, которому необходим иммунитет для предотвращения распространения болезни, так называемый порог коллективного иммунитета. Чем более «заразна» болезнь, тем выше порог. Например, один человек, болеющий корью, может заразить от 12 до 18 других невакцинированных лиц, то примерно 95% населения должны иметь иммунитет к кори, чтобы предотвратить дальнейшее распространение болезни.
Заболевание в конечном итоге исчезнет, когда инфицированный человек передаст болезнь, в среднем, менее чем одному человеку. Но даже когда у населения в целом есть коллективный иммунитет, местные вспышки все еще возможны.
Каков порог иммунитета для новой коронавирусной инфекции?
По оценкам экспертов необходимо вакцинировать от 70% до 90% населения.
До сих пор три вакцины, одобренные в США, были эффективны против более передаваемых и смертельных вариантов COVID-19, хотя и немного меньше, чем против исходного вируса. Однако, если новый штамм сможет избежать иммунного ответа организма, это ослабит усилия нации по достижению коллективного иммунитета.
В густонаселенных городах, где люди постоянно взаимодействуют друг с другом, будет более высокий порог коллективного иммунитета, чем в малонаселенных районах. В то время как некоторые сообщества, возможно, уже достигли коллективного иммунитета, другие все еще уязвимы для вспышек. Идентификация и доставка вакцин в эти районы повышенного риска являются ключом к контролю над распространением вируса.
Означает ли коллективный иммунитет возвращение к норме?
Хотя вакцинация - ключевой шаг к сдерживанию вируса, «иммунитет - только одна часть уравнения». Вирус будет продолжать циркулировать даже после достижения порога коллективного иммунитета.
Поддержание коллективного иммунитета — это «постоянная борьба, которую мы ведем с инфекционными заболеваниями», поскольку вирусы эволюционируют, чтобы уклоняться от иммунных реакций. Вот почему новая вакцина против гриппа вводится каждый год, и почему нам нужна ревакцинация от дифтерии каждые 10 лет, чтобы восстановить иммунитет к болезни, который со временем ослабевает.
Можем ли мы «потерять» коллективный иммунитет?
Специалисты до сих пор не знают, как долго сохраняется индивидуальный иммунитет к SARS-CoV-2. Данные показывают, что иммунитет может сохраняться не менее 6-8 месяцев после заражения или вакцинации. Но вполне вероятно, что потребуются дополнительные вакцинации.
Поведение человека также влияет на коллективный иммунитет. По мере изменения нашего поведения мы определенно можем входить и выходить из коллективного иммунитета.
Нужен ли коллективный иммунитет, чтобы остановить пандемию?
Даже при успешном внедрении вакцинации в стране существует ряд препятствий на пути к коллективному иммунитету. Более низкая эффективность вакцин против более вирулентных штаммов COVID-19 означает, что большему проценту населения необходим иммунитет для достижения широкой защиты.
Кроме того, вакцины в настоящее время не одобрены для детей младше 16 лет. Также данные недавних опросов показывают, что от 25% до 30% взрослых в США не решаются на вакцинацию или устойчивы к вакцинации, что затрудняет преодоление минимального порога коллективного иммунитета в 70%.
Ключевым фактором является как растущее число вакцинаций, так и согласованные усилия общественного здравоохранения по борьбе с распространением инфекции, поскольку нет единого волшебного решения для остановки COVID-19.
Какой эффект оказывает недостаток физической активности на общее здоровье и продолжительность жизни
Врачи Всемирной организации здравоохранения (ВОЗ) называют гиподинамию болезнью цивилизации. Проблема особенно актуальна у подростков и молодых людей, которые работают в офисе, много учатся, не выделяют время для физической активности.
Гиподинамия – не просто малоподвижный образ жизни. Проблема приводит к развитию заболеваний, способных привести к летальному исходу:
- на 10% увеличивает риск рака молочной железы, кишечника;
- на 6% повышает вероятность ишемической болезни сердца;
- на 7% поднимает риск диабета 2-го типа, развития метаболического синдрома.
Среднестатистического человеку, по рекомендации экспертов Всемирной организации здравоохранения, необходимо не менее 150 минут упражнений в умеренном темпе в неделю или 75 минут активной аэробики, бега. Некоторые специалисты называют оптимальной нагрузкой прохождение 10 тыс. шагов в сутки.
При сидячем образе жизни необходимо нейтрализовать последствия путем повышенной активности, правильного питания, регулярных занятий спортом. Ежедневная работа в положении сидя влияет на тело человека следующим образом:
- сжигается минимальное количество калорий;
- масса тела постепенно увеличивается, развивается ожирение;
- происходит атрофия мышечных волокон;
- снижается выносливость из-за ограниченной подвижности мышечного корсета;
- костная ткань не получает достаточное количество минералов, кислорода из-за замедленного кровоснабжения, повышается вероятность развития остеопороза в молодом возрасте.
При замедлении метаболизма меняется гормональный фон, возникает вероятность хронического бесплодия, импотенции, простатита.

Может ли ухудшение качества воздуха повысить смертность от других заболеваний в период пандемии
Ученые считают, что это фактор нужно учитывать при выделении пациентам коек в больнице. Они указывают, что меры по снижению загрязненности воздуха в будущем могут поспособствовать снижению смерти от коронавирусной инфекции.
Выброс вредных веществ в атмосферу / Фото: СС0 Public Domain
У людей, которые проживают в местах с высоким уровнем загрязнения воздуха, риск смерти от COVID-19 значительно выше, чем у тех, кто живет в более благополучных районах. Это показало исследование, котороев Science Advances .
В новом исследовании ученые из Гарвардского университета выяснили, что увеличение количества мелких частиц (PM 2,5) в кубометре воздуха на каждый микрограмм связано с увеличением смертности от COVID-19 на 11%. Ученые считают, что именно длительное воздействие загрязненного воздуха увеличивает риск смерти. По их мнению, эти данные показывают, что грязный воздух – фактор риска, аналогичный курению.
Ученые проанализировали смертность от коронавирусной инфекции в 3089 провинциях США с начала пандемии по середину июня. Они сопоставили ее с уровнями загрязнения воздуха в этих провинциях с 2000 по 2016 год. Были учтены 20 других факторов риска смерти при COVID-19, включая возраст, курение, уровень достатка и другие.
Результаты долгосрочного воздействия грязного воздуха на организм названы необратимыми. Но ученые считают, их новые данные могут быть полезны в ежедневной медицинской практике. Они считают, что людям, которые живут в районах с грязным воздухом, целесообразно выделять койки в стационаре и реанимации в порядке приоритета. Усилия по очистке воздуха могут привести к снижению смертности от COVID-19 через несколько лет, пишут авторы.
Ранее некоторые исследования ужевопрос о связи загрязнения воздуха с риском смерти от COVID-19. Однако в предыдущих работах ученые не учитывали многие другие факторы, которые могли приводить к такому эффекту (например, плотность населения).
Как влияет потребление алкоголя и курение на здоровье во время пандемии
— Насколько серьезна проблема потребления алкоголя и табака в России? На примеры каких стран вы могли бы посоветовать обратить внимание, чтобы мы успешнее боролись с этим?
— Табак остается острой проблемой. Его потребление — лидирующий фактор риска в Европейском регионе ВОЗ. Однако и в России, и в других странах Восточной Европы наблюдаются положительные подвижки в этой сфере.Когда мы говорим о комплексном подходе в борьбе с табакокурением и алкоголем, мы приводим Российскую Федерацию в качестве примера для подражания.
Некоторое время назад наш офис опубликовал доклад с подробным анализом, как комплексный подход российских органов власти, касающийся антиалкогольной политики, позволил добиться снижения смертности. В нем говорится, что значительно уменьшить потребление алкоголя удалось благодаря пресечению кустарного производства спиртных напитков, повышению цен и ограничению доступности этой продукции, в том числе благодаря запрету на ночную торговлю. Мы надеемся, что российский пример распространится на страны Евразийского экономического союза.

Фото: РИА Новости/Александр Кондратюк
Еще могу привести очень интересный пример Финляндии, которая внедрила комплекс мер цифрового маркетинга в области алкогольной продукции.
В 2015 году Финляндия стала первой страной в мире, которая ввела нормативные требования для соцсетей в рамках своего алкогольного законодательства. Эти требования призваны ограничить рекламу алкогольных напитков в соцсетях и защитить несовершеннолетних от ее влияния.
Финские запреты касаются организации игр и лотерей для продвижения алкогольной продукции, а также не позволяют рекламодателям из алкогольной сферы использовать и распространять на своих страницах в соцсетях контент, который создают другие пользователи.
Кроме того, запрещен контент, созданный специально для распространения другими пользователями в соцсетях. Объясню этот пункт подробнее. Алкогольным брендам запрещено подталкивать пользователей к распространению контента, который сделан с целью рекламы алкоголя. Речь идет о картинках или веселых
В целом интернет-реклама, продвигающая нездоровые продукты, становится серьезной мировой проблемой. Мы рекомендуем государствам обратить на это внимание.
— Как изменилось потребление алкоголя и табака в период пандемии COVID-19 и как это влияет на риски осложнения от болезни?
— Последние данные показывают, что воздействие пандемии на потребление табака существенно отличается среди различных групп населения.
Некоторые люди, в особенности заядлые курильщики, сообщили о том, что стали больше употреблять табак. Многие курильщики воспринимают сигареты как средство борьбы с тревогой, поэтому неудивительно, что увеличение употребления табака было отмечено среди тех респондентов, которые сообщали о более высоком субъективном уровне стресса во время пандемии. Кроме того, скука, одиночество и неспособность выйти на улицу из-за карантина также могли стать факторами, подталкивающими людей к курению.
В то же время информация о связи курения с более тяжелыми симптомами при COVID-19 — да и сами локдауны (хотя они, как уже упоминалось, могли и поспособствовать курению) — стали поводом для рекордного числа курильщиков задуматься о своем здоровье и отказаться от пагубной привычки.
Тот факт, что во время пандемии уровень употребления табака среди некоторых групп населения увеличился, — это, без сомнения, повод для беспокойства. Эта тенденция может замедлить снижение употребления табака, а также неинфекционных заболеваний, связанных с курением. А эти два показателя находятся во всем Европейском регионе на высоком уровне.
Что касается алкоголя, COVID-19 существенно изменил привычки его употребления и перенес этот процесс из баров и ресторанов в домашнюю обстановку.
Исследования свидетельствуют о небольшом увеличении общего уровня употребления алкоголя в первые месяцы пандемии, но есть существенные отличия между различными группами населения. Недавнее исследование, которое проводилось в Европейском регионе ВОЗ, показало, что в России в первые месяцы пандемии частота употребления алкоголя увеличилась среди мужчин, но зато снизилась среди женщин. Кроме того, люди с изначально более высокими частотой и объемом потребления алкоголя увеличивали его потребление, в то время как реже и меньше пьющие еще больше снижали этот уровень. Более частое употребление алкоголя отмечали те лица, которые столкнулись с сильными ограничениями в общественной и повседневной жизни.
Другими словами,в начале пандемии люди использовали алкоголь как средство избавления от стресса. Но как развивалась эта тенденция в более длительной перспективе — вопрос, требующий отдельного исследования.
В ВОЗ также поступали сведения о случаях отравления алкоголем, имеющих отношение к пандемии. Эти случаи — результат распространения ложных утверждений, будто употребление спиртного приводит к уничтожению частиц коронавируса.
Какие меры предосторожности следует принимать, чтобы снизить риск смерти от других заболеваний в период пандемии
Статистика подтверждает, что вакцинация снижает риск серьезного протекания болезни и остается одним из наиболее эффективных средств защиты от Covid-19. Большая часть госпитализаций и смертей в Европе и США приходится на не вакцинированных или не полностью вакцинированных пациентов.
Ученые уже не рассчитывают на формирование коллективного иммунитета, поскольку процент привитых в большинстве стран недостаточно высок.
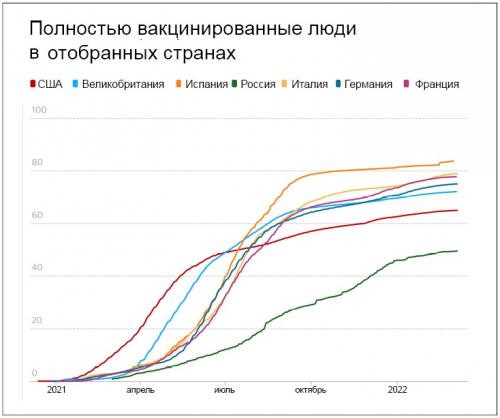
Доля полностью вакцинированных граждан на 100 человек в России и других странах. Источник: The Guardian
Кроме того, антитела после вакцинации не всегда препятствуют заражению новыми штаммами. Однако большинство действующих вакцин наряду с выработкой антител стимулируют Т-клетки , которые отвечают за клеточный иммунитет при борьбе с вирусом и снижают шансы тяжелого протекания болезни. Именно благодаря этому вакцины подтвердили свою эффективность против всех распространенных штаммов, включая Дельта и Омикрон. Вероятность госпитализации для больных, получивших две дозы вакцины, на 65% ниже , чем у не вакцинированных. Для тех, кто привит бустером (дополнительной дозой вакцины) эта разница составляет 81%.
Наряду с вакциной от Covid-19 меры профилактики включают гигиенические процедуры, помогающие избежать контакта с вирусом. Исследования показывают , что вирус сохраняется в течение 3 часов в воздухе, 24 часа — на бумаге или картоне, а на пластике и металле — до 3 дней. Дезинфекция поверхностей в доме и на рабочем месте усиливает защиту от Сovid-19 для вас и ваших близких. Особенно это касается мобильных телефонов, компьютеров, клавиатуры и мышки, дверных ручек, рабочих столов, карандашей и ручек. Для этого подойдут антисептические спреи и спиртовые салфетки.
Чтобы не допустить распространения инфекции, ВОЗ рекомендует :
- сохранять дистанцию не менее 1 метра в общественных местах,
- регулярно проветривать помещения,
- носить маски, прикрывающие рот и нос,
- тщательно мыть руки, а при отсутствии такой возможности обрабатывать их санитайзером,
- не касаться лица, не дезинфицировав перед этим руки,
- прикрывать рот и нос во время кашля и чихания (одноразовой салфеткой или локтем),
- оставаться дома при первых признаках ОРВИ или простуды.
Если у вас есть дети, проследите за тем, что они также соблюдают меры предосторожности.
Может ли недостаточное количество сна увеличить вероятность смерти от различных заболеваний, кроме COVID-19
Человека украшает скромность, мужчину красят шрамы… Недостаток сна явно не относится к факторам, которые сделают вас привлекательнее в чужих и собственных глазах – разве что вызовут жалость.
Собирательный образ человека, страдающего от симптомов недосыпания:
- красные усталые глаза,
- «синяки» под глазами,
- бледность,
- головная боль,
- тошнота,
- общее плохое самочувствие,
- повышенное артериальное давление (особенно если у человека гипертония или вегето-сосудистая дистония),
- головокружение,
- невозможность быстро соображать и полноценно работать,
- подавленность, раздражительность,
- иногда – повышенная температура тела,
- в некоторых случаях – зубная боль, неприятные ощущения со стороны внутренних органов.
 сильная сонливость,
сильная сонливость,Это состояние очень неприятно и даже мучительно. Признаки недосыпания напоминают симптомы недавно начавшегося гриппа.
Ощутив приближение гриппа, любой человек тут же вызовет врача и останется дома вместо того, чтобы куда-то идти. Но когда подобные симптомы возникают при недосыпании, большинство относится к ним как к норме. Просыпаясь, люди с усилием преодолевают немыслимое притяжение теплой подушки и встают. Затем пытаются быстро устранить последствия недосыпания, убрать тени под глазами, залить в себя порцию кофе или другого бодрящего напитка , и в подавленном настроении отправиться на работу или учебу…
Иногда недосып – редкое событие в жизни, но какое огромное количество людей ежедневно мирятся с его присутствием! Усталость, недосыпание сопровождают их недели, месяцы, годы подряд – и они ничего не пытаются изменить в своей жизни.